Учебно пособие заполнение температурного листа

Составитель: Прищепова Оксана Михайловна, преподаватель анатомии и физиологии, патологической анатомии и патологической физиологии, первая квалификационная категория по специальности «Преподаватель».
Рассмотрено цикловой комиссией общемедицинских дисциплин
Протокол № от « » 2012г.
Председатель цикловой комиссии
Температурный лист
Температурный лист — это медицинский документ, предназначенный для графической регистрации суточных колебаний температуры тела больных.
На вертикальной шкале температурные кривые обозначены показатели температуры тела от 35 до 41°; на горизонтальной — дата и время измерения. Проставляя точками ежедневные показания термометра против соответствующих обозначений и соединяя их, получают ломаную линию, называемую температурной кривой (см.). Заполнение температурных кривых производится средними медработниками ежедневно после измерения больным температуры в утренние и вечерние часы.
Кроме температуры тела, в температурные кривые заносятся результаты некоторых других наблюдений за течением заболевания: частота дыхания и пульса, величина артериального давления, количество выпитой и выделенной жидкости и т. д., а также сведения о проведенных мероприятиях по уходу и лечению больных (гигиеническая ванна, смена белья, специальные процедуры).
На стандартной форме температурного листа (рис.) показатели пульса, дыхания и артериального давления отмечают против соответствующих обозначений на левой вертикальной шкале, остальные показатели — в нижней части температурного листа под температурной кривой.
В некоторых специализированных лечебных учреждениях используют формы температурного листа, отличные от принятых в общих соматических стационарах; в таких температурных листах можно отражать больше показателей.
Температурный лист хранится в истории болезни.
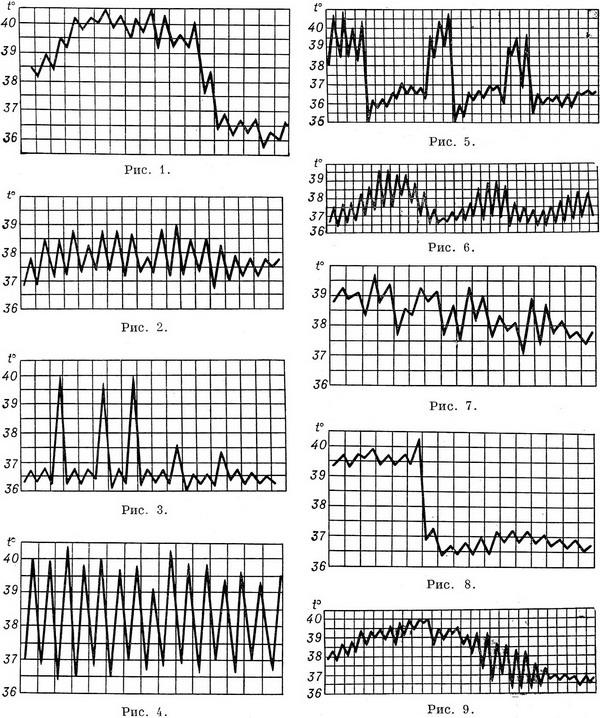
Рис 1—9. Различные виды температурных кривых.
Рис 1—7 Лихорадки: рис. 1 — постоянная; рис. 2 — послабляющая; рис. 3— перемежающаяся; рис. 4. — гектическая; рис. 5 — возвратная; рис 6 — волнообразная; рис. 7 — неправильная. Рис. 8. Кризис. Рис. 9. Лизис.
КАК ЗАПОЛНЯТЬ ТЕМПЕРАТУРНЫЙ ЛИСТ
Температурный лист является медицинским документом, в котором графически отражаются колебания температуры тела больного в течение суток. Обычно его заполняют в случае длительной болезни, особенно при лихорадочных состояниях, когда важно иметь представление об изменении температуры тела по дням.
На температурном листе имеются две шкалы. На вертикальной шкале обозначаются показатели температуры тела (от 35 до 42 градусов). На горизонтальной шкале отражается дата и время измерения. Для построения температурной кривой больному необходимо измерять температуру дважды за сутки (утром и вечером) в одни и те же часы. Результаты измерений записываются в контрольный лист.
Затем следует проставить точками ежедневные показания термометра против соответствующих значений. Соединив их, получится ломаная линия – температурная кривая. Заполнять температурный лист следует ежедневно после каждого измерения температуры.
Помимо сведений о температуре дела, температурный лист может содержать результаты иных наблюдений за состоянием пациента. Это может быть частота пульса и дыхания, уровень артериального давления, количество потребляемой и выделяемой жидкости. Кроме того, в данном документе могут отмечаться сведения о мероприятиях по уходу за больным (график смены белья, гигиенических ванн, иных специальных процедур).
Существует стандартная форма температурного листа. На ней показатели пульса, дыхания, артериального давления указываются напротив обозначений вертикальной шкалы. Другие показатели отмечаются в нижней части температурного листа, под температурной кривой.
В некоторых лечебных учреждениях используются иные формы температурного листа, отличающиеся от стандартных. В них может отражаться большее или меньшее количество показателей. Температурный лист хранится в истории болезни и является для врача ценным источником информации, поскольку по характеру изменения зубцов графика, их величине можно уточнить диагноз, сделать прогноз течения болезни, а также прописать соответствующие лекарства или назначить дополнительные обследования.
ЗАДАЧИ ДЛЯ САМОСТОЯТЕЛЬНОЙ ПОДГОТОВКИ
Задача № 1
1. Представленную ниже динамику температуры изобразите графически на
температурном листе (черным цветом).
2. Объясните возможные содружественные изменения пульса (красным
цветом), частоты дыхания (синим), появление мышечной дрожи у больного
(зеленый столбик) и будьте готовы объяснить их.
3. Заполните графы возможного изменения артериального давления, веса,
суточного количества мочи и будьте готовы их объяснить.
4. Определите тип лихорадочной реакции.
Больной: А. Диагноз: сепсис.
Измерение температуры тела и заполнение температурного листа
Измерение температуры тела человека называется термометрией. Температуру измеряют чаще в подмышечной впадине, реже — в паховой складке (у детей), полости рта, прямой кишке, влагалище.
Термометрию проводят 2 раза в день: утром натощак (с 6 до 9 ч) и вечером перед последним приемом пищи (с 17 до 19 ч). При лихорадке возникает необходимость в более частом измерении температуры тела (через каждые 2—3 ч). Измерять температуру чаще, чем каждые 4 ч, бывает необходимо очень редко. Единственным исключением из этого правила являются тяжелые травмы головы, острые заболевания органов брюшной полости и тепловой удар. Продолжительность измерения температуры тела в подмышечной впадине — 10 мин, в ротовой полости — 1 мин, прямой кишке — 5 мин.
Людям, которые находятся без сознания, беспокойны или пьяны, нельзя измерять температуру в полости рта, так как они могут разгрызть термометр. Таким людям термометр ставят в подмышечную впадину, прижимают его рукой на 5 мин, после чего смотрят показание.
Нормальная температура в полости рта составляет примерно 37 «С.
Аномальной считается температура, выходящая за диапазон 36,3—37,2 °С. Температура в подмышечной впадине (или в паху) на 0,5 °С ниже, а в прямой кишке — на 0,5 °С выше, чем во рту. Температура тела чуть ниже утром и чуть выше к концу дня. У здоровых лиц эти колебания температуры весьма незначительны.
Температура тела снижается при состояниях, вызывающих обезвоживание, например при сильном кровотечении и некоторых тяжелых болезнях неинфекционной природы.
Температурный лист. Для графического изображения суточных колебаний температуры составляют температурные листы, в которые заносят результаты измерения температуры тела. Следует помнить, что цена деления по шкале «Т» температурного листа равна 0,2 °С.
Графа «День пребывания» разделена на две половины: «У» (утро) и «В» (вечер). Утреннюю температуру фиксируют точкой (синей или черной пастой) в графе «У», вечернюю — в графе «В». При соединении точек получается температурная кривая.
Подготовьте: медицинский термометр, емкость с дезинфицирующим средством, температурный журнал.
протрите термометр насухо, проверьте его целостность. Встряхните так, чтобы ртуть опустилась в резервуар до показателя ниже 35 °С;
поместите термометр ртутным резервуаром в протертую насухо подмышечную впадину так, чтобы он со всех сторон соприкасался с кожей; попросите больного прижать плечо к грудной клетке;
через 10 мин извлеките термометр, запишите показания в температурный лист и журнал;
результат измерения перенесите в температурный лист истории болезни.
Иногда, например, при гипотермии, температуру измеряют в прямой кишке. Соответствующий термометр имеет короткий тупой конец, чтобы не повредить прямую кишку. Уложите больного на бок, смажьте термометр вазелином на 1/2 его длины и введите в анальное отверстие на 3—4 см так, чтобы ртутный резервуар погрузился за внутренний сфинктер прямой кишки. Через 2 мин можно извлечь термометр, а затем тщательно его продезинфицировать.
температура пульс артериальный медицинский
Манипуляционные техники

Измерение температуры и регистрация ее в
температурном листе
Температура тела человека является показателем теплового состояния
организма и остается относительно постоянной.
Поддержание постоянства температуры тела обеспечивается процессами
терморегуляции: теплопродукцией и теплоотдачей.
3.
Теплопродукция – это химический
процесс, источником которого
являются процессы окисления в
организме человека, при которых
образуется большое количество тепла
Теплоотдача –это физический
процесс, зависит от богатой сети
кожных кровеносных сосудов, которые
могут изменять свой просвет: при
сужении сосуда – теплоотдача
снижается, при расширении –
увеличивается.
4. Постоянство температуры тела
П о с тоя н с т во
т е м п е р ату р ы т е л а
теплоотдача
теплопродукция
Окислительные
процессы в
мышцах
Измерение
просвета
кровеносных
сосудов
потоотделение
Выделение
Окислительные
процессы в
органах
5. Пути теплообразования и теплоотдачи
Кожа – 8О %
теплопроведение
(потоотделение)
Легкие — 13%
(дыхание)
теплоизлучение
Желудок – 5%
(выделение пищеварительных
соков)
испарение
Почки, толстый
кишечник – 2%
(выделение мочи, экскрементов)
6. Температура тела на различных поверхностях тела
33,5
34,о
33,5
36,6
32,4
31,1
32,9
32,5
28,5
32,2
30,0
24,4
7. Устройство термометра
В конце XVI века Галилей изобрел первый
термометр и назвал его термоскопом.
Фаренгейт изобрел спиртовой, а затем ртутный
термометр.
Физик Цельсий в 1742 г. усовершенствовал его,
предложив градусную шкалу.
В России термометр вошел в практику в 1860 году.
Максимальный
медицинский термометр:
состоит из стеклянной трубки
с капилляром, на конце
которого имеется резервуар,
заполненный ртутью.
Эта трубка прикреплена
к шкале, на которой нанесены
деления — от 34 до 42 град.С .
8. Виды термометрии:
Медицинский
максимальный
термометр
Электротермометры
(электрощуп)
9. Виды термометров
Ртутный
термометр
10. Электронный термометр
11.
Бесконтакнный
медицинский
термометр
инфракрасный
12.
Термометр-соска
13. ИЗМЕРЕНИЕ ТЕМПЕРАТУРЫ ТЕЛА в подмышечной области.
Цель: определить температуру тела клиента.
Показания: наблюдение за функциональным состоянием организма.
Противопоказания: гиперемия в подмышечной области, местные
воспалительные процессы в подмышечной области.
Оснащение:
медицинский термометр;
часы;
шариковая ручка;
температурный лист;
мыло;
индивидуальное полотенце;
емкости с дезинфицирующими растворами;
мешок для полотенца.
перчатки;
14.
Подготовка :
Объяснить клиенту цель и ход процедуры, получить
согласие.
Обработать руки на гигиеническом уровне, осушить
полотенцем.
Встряхнуть термометр.
Убедится, что ртуть опустилась в резервуар до самых
низких показателей шкалы, то есть ниже 35 градусов.
Осмотреть подмышечную впадину.
Вытереть насухо кожу в подмышечной впадине
полотенцем и положить его в непромокаемый мешок.
Алгоритм выполнения.
Поместить резервуар термометра в подмышечную
область так, чтобы он полностью соприкасался с кожей
(человек должен прижать плечо к грудной клетке).
Фиксировать руку клиента, прижав ее к грудной клетке
или попросить пациента удерживать термометр
прижатием согнутой руки.
Через 10 минут: наденьте перчатки, извлеките
термометр и определите его показания.
Оценить результат, сообщить клиенту.
Записать показания цифровым способом в
температурном журнале, затем графическим способом в
температурном листе.
15. Обработка термометра:
Погрузить термометры в емкость с 1% раствора
хлорамина на 30 мин.
Извлечь термометр из дезинфицирующего раствора,
ополоснуть проточной водой, высушить.
Встряхнуть термометр и опустить в баночку, на дне
которой вата.
Снять перчатки и поместите их в емкость с 3%
раствором хлорамина на 60 минут.
Обработать руки на гигиеническом уровне, осушить
индивидуальным полотенцем.
16. ТЕХНОЛОГИЯ РЕГИСТРАЦИИ ДАННЫХ ИЗМЕРЕНИЙ ТЕМПЕРАТУРЫ ТЕЛА В ТЕМПЕРАТУРНОМ ЛИСТЕ.
Цель: регистрация данных термометрии
Оснащение:
температурный лист
линейка
ручка
Алгоритм выполнения:
написать в индивидуальный лист Ф.И.О,
найти в температурном листе графы:
-дата
-дата заполнения
каждый день рассчитывается на двухкратное измерение температуры тела и
обозначается буквами: У, В (утро, вечер)
найти графу «Т» и температурную сетку, каждое деление которой равно 0,2градуса
взять из постового температурного листа показание утренней температуры и
отметить в графе «У»
измерив вечером температуру, отметить результат в графе «В»
соединить точки с помощью линейки, получить график измерения температуры
(температурную кривую).
17.
Лихорадка — это повышение температуры тела выше 37 º с,
возникающее, как активная защитно-приспособительная
реакция организма в ответ на разнообразные внешние и
внутренние раздражители.
18.
температура
Гипертермия
свыше 37,0 ° С
Субнормальная
35,0 – 35,9° С
Нормальная
36,0 – 36,9 ° С
19. обратный тип лихорадки (febris inversa)
20.
21.
22.
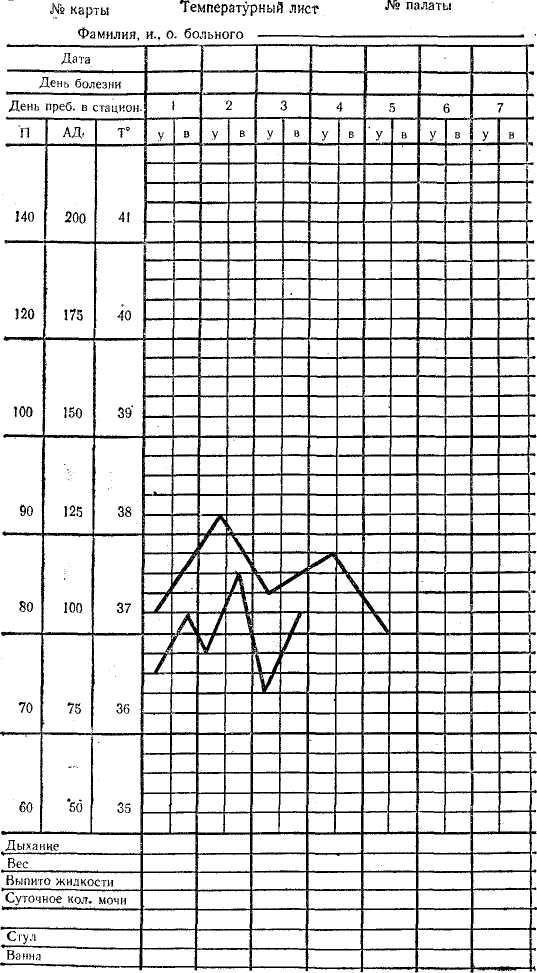
ТЕМПЕРАТУРНЫЙ ЛИСТ
Карта N _______ Фамилия. имя, о. больного ______________________ Палата N _____
Дата
День болезни
День пребывания
1
2
3
4
5
6
7
8
9
10
11
в стационаре
Т
П
АД
у в у в у в у в у в у в у в у в у в у в у в
град.
140
200
41
120
175
40
100
150
39
90
125
38
80
100
37
70
75
36
60
50
35
Дыхание
Вес
Выпито жидкости
Суточное
количество мочи
Стул
Ванна
12
у в
13
14
15
у в у в у В
23. Измерение артериального давления
24. Артериальное давление
давление крови на стенки артерий.
25. Ч Т О Т А К О Е АРТЕРИАЛЬНОЕ ДАВЛЕНИЕ?
Чтобы обеспечить снабжение тканей
организма кислородом и питательными
веществами, сердце должно качать кровь при
достаточном давлении. Организм постоянно
контролирует артериальное давление и
поддерживает его на оптимальном уровне.
Сердце работает в пульсирующем режиме: при
каждом сокращении из него выбрасывается
примерно 70 мл. крови.
26. Пульсовое давление – разница между систолическим и диастолическим давлением. Норма – 30 – 40 – 60 мм рт.ст.
Артериальное
давление в норме
изменяется во время
каждого сердечного
цикла от 80
(диастолическое) до
120 (систолическое)
мм рт.ст.
27. Стенки артерий эластичны, они могут растягиваться и сжиматься подобно резиновым лентам. Во время систолы (фаза сокращения
сердца) кровь входит в артерии
быстрее, чем покидает капиллярное ложе. Под давлением
увеличенного объема крови в артериях их стенки
растягиваются.
28. Во время диастолы (фаза расслабления сердца) кровь, находящаяся в артериях, проталкивается вперед по направлению к капиллярам
под
воздействием
сжимающихся артериальных стенок.
29.
Так, у взрослых в аорте оно составляет
140/90 мм рт. ст. (первая цифра обозначает систолическое,
или верхнее, давление, а вторая диастолическое, или нижнее), в
крупных артериях — в среднем 120/80 мм рт. ст., в
артериолах — около 40, а в капиллярах 10—15 мм рт. ст. При
переходе крови в венозное русло давление снижается еще
больше, составляя в локтевой вене 60 —120 мм вод. ст., а в
наиболее крупных венах, впадающих в правое предсердие,
может быть близким к нулю и даже достигать отрицательных
величин.
30. 1. Давление, при котором можно услышать, как кровь проходит через артерию, фиксируется как систолическое. 2. По мере снижения
давления кровь вновь начинает плавно течь по
артерии, вследствие чего звук исчезает, фиксируется как
диастолическое.
31. НОРМЫ АРТЕРИАЛЬНОГО ДАВЛЕНИЯ
Мировым стандартом в отношении АД
является Классификация Всемирной
организации здравоохранения, созданная в
1999 году при совместном участии экспертов
Всемирной организации здравоохранения
(ВОЗ) и Международного общества по
проблемам артериальной гипертензии на
основании проведения широкомасштабных
исследований.
32. К Л А С С И Ф И К А Ц И Я В О З
КЛАССИФИКАЦИЯ ВОЗ
Категория АД
Систолическое Диастолическое
мм рт.ст.
мм рт. ст.
Гипертония Степень III
> 180
> 110
Гипертония Степень II
160 — 179
100 — 109
Гипертония Степень I
140 — 159
90 — 99
Высокое нормальное
130 — 139
85 — 89
Нормальное
< 130
< 85
Оптимальное
< 120
< 80
33.
SYS.
mmHq
DIA.
mmHq
PUL.
/mm
34.
Повышение
артериального давления –
гипертензия
(гипертония).
Резкое повышение
артериального давления –
гипертонический криз.
35. Соблюдая ряд правил, поможет снизить АД и поддерживать его на постоянном уровне.
Мера
Снижение
веса
Рекомендация
Диапазон снижения
систолического АД
Избавьтесь от лишнего веса
От 5до 20 мм рт.ст.
на каждые 10 кг
уменьшения веса
Ограничение Ограничьте ежедневное потребление
соли
соли до 6 гр.
Диета
От 2 до 8 мм рт.ст
Включите в рацион питания
пищу богатую клетчаткой.
Употреблять продукты с низким
содержанием жира.
От 8 до 14 мм рт.ст.
Физическая
активность
Проводите на свежем воздухе
не 30 мин. в день.
От 4 до 9 мм рт.ст.
Ограничение
алкоголя
Ограничьте ежедневное
употребление алкоголя:
пиво – 350 г или вино – 150 г, водка – 50 г.
От 2 до 4 мм рт.ст.
36.
37. С И М В О Л Ы Д И С П Л Е Я
СИМВОЛЫ ДИСПЛЕЯ
38. ПОДГОТОВКА К ИЗМЕРЕНИЮ
1. Вставьте коннектор
соединительной трубки в
разъём, установленный на
боковой панели прибора.
2. Наложите манжету на
плечо на расстоянии 2 – 3
см выше локтевого сгиба.
Не закатывайте рукава
одежды (это может
помешать току крови в
сосудах) и не выполняйте
измерения в одежде из
плотной ткани.
3. Плотно закрепите
манжету. Убедитесь в
том, что трубка
нагнетания воздуха в
манжету находится над
локтевой ямкой.
1.
ПОДГОТОВКА
К ИЗМЕРЕНИЮ
39. 2. ВЫПОЛНЕНИЕ ИЗМЕРЕНИЯ
1. Включите прибор,
кратковременно нажав
кнопку START (СТАРТ).
• На дисплее высветится
символ 0, и встроенный
микропроцессор начнет
автоматически накачивать
манжету до величины
давления, необходимой для
проведения измерения.
• В процессе накачивания
величина давления воздуха в
манжете отображается на
дисплее как в виде цифр, так
и графически на индикаторе.
2. ВЫПОЛНЕНИЕ
ИЗМЕРЕНИЯ
40. 2. ВЫПОЛНЕНИЕ ИЗМЕРЕНИЯ
2. После того как
давление воздуха в
манжете достигает
величины, необходимой
для измерения,
начинается
автоматический выпуск
воздуха из манжеты. На
дисплее появляется
символ ♥ — идет процесс
измерения, во время
которого нельзя
двигаться и
разговаривать.
2. ВЫПОЛНЕНИЕ
ИЗМЕРЕНИЯ
41. 3. РЕЗУЛЬТАТЫ ИЗМЕРЕНИЯ
3. После завершения
измерения, оставшийся в
манжете воздух
автоматически
выпускается, а на дисплее
одновременно
отображаются значения
АД (систолическое,
диастолическое) и пульса.
При обнаружении
нарушения ритма
высвечивается Индикатор
Аритмии
3. РЕЗУЛЬТАТЫ
ИЗМЕРЕНИЯ
42. СРЕДНЕЕ ДАВЛЕНИЕ
На величину АД оказывают влияние многие факторы:
— физическая нагрузка;
— психоэмоциональное состояние;
— употребление кофеинсодержащих продуктов;
— резкая перемена погоды;
— стресс и многое другое.
Эти факторы приводят к резким колебаниям уровня АД
и искажают информацию об истинном уровне
артериального давления. Более точным и
информативным показателем истинного уровня
артериального давления является величина
СРЕДНЕГО ДАВЛЕНИЯ,
43. ВЛИЯНИЕ РАЗЛИЧНЫХ ФАКТОРОВ НА АД
Факторы
Посещения собрания
Разговор
Одевание
Прогулка
Холод
Разговор по телефону
Кофе (2 часа после приема)
Курение
Приём пищи
Интеллектуальная работа
Чтение
Просмотр телевизора
Увеличение артериального давления, мм рт.ст.
систолического
диастолического
20
17
15
13
12
12
10
6
11
10
10
8
7
7
10
9
6
8
10
5
2
0,3
2
1
44. Тонометры.
45.
46.
47. Определение числа дыхательных движений
48. Определение частоты дыхательных движений (ЧДД)
Совокупность вдоха и следующего за ним
выдоха считают одним дыхательным
движением.
Количество дыханий за 1 мин
называют частотой дыхательных
движений (ЧДД) или просто частотой
дыхания (ЧД).
49.
В норме дыхательные движения ритмичны.
Частота дыхательных движений у взрослого
здорового человека в покое составляет 16-20 в минуту,
у женщин она на 2-4 дыхания больше, чем у мужчин. В
положении «лежа» число дыханий обычно уменьшается
(до 14-16 в минуту), в вертикальном положении увеличивается (18-20 в минуту).
50. Пульс
— это колебания стенки сосудов, связанные с
изменением их кровенаполнения в течение
сердечного цикла.
51.
У здоровых взрослых людей частота пульса
соответствует частоте сердечных сокращений и
равна 60—80 в 1 минуту.
При учащении сердечных сокращений
(Тахикардия) или их урежении (Брадикардия)
частота пульса изменяется соответственно.
52. Методика измерения пульса на различных артериях
1 — височной;
2 — плечевой;
3 — тыльной артерии
стопы;
4 — лучевой;
5 — задней
большеберцовой;
6 — бедренной;
7 — подколенной.
53.
Цель: определить основные характеристики
дыхания и выявить отклонение от нормы .
Подготовить:
1.Часы с секундной стрелкой.
2.Температурный лист.
3.Ручку с зеленым стержнем.
Техника выполнения:
1. Вымыть и высушить руки.
2.Придать клиенту удобное положение – лежа
или сидя.
3. Взять руку клиента как для исследования
пульса на лучевой артерии.
4.Подсчитать число вдохов за минуту,
пользуясь секундомером.
5.Оценить частоту, глубину, ритм и тип
дыхательных движений.
6.Объяснить клиенту, что ему сосчитали
частоту дыхательных движений.
7.Вымыть и высушить руки.
8.Провести регистрацию данных в
температурном листе (цифровым и
графическим способами).
54.
Примечания:
1. Частота дыхательных движений в
норме 16 -20 в минуту, зависит от
пола (у женщин на 2-4 дыхания
больше), положения тела, возраста,
температуры тела (повышение
температуры тела на 1 0С – дыхание
учащается на 4 дыхательных
движения).
2.Ритмичность дыхания –
чередование экскурсий грудной
клетки через равные промежутки
времени.
3.Глубина дыхания – определяют
поверхностное и глубокое дыхание.
4.Тип дыхания – бывает грудной,
брюшной и смешанный (грудной
тип чаще у женщин, брюшной – у
мужчин).
55.
Цель: определить основные свойства пульса.
Показания: оценка функционального состояния организма.
Подготовить:
1.Часы или секундомер.
2.Температурный лист, ручка с красным стержнем.
Техника выполнения:
1. Вымыть и высушить руки
2.Положить руки клиента ладонями вверх.
3.Положить по три своих пальца на лучевую артерию каждой руки клиента,
прижать пальцами лучевую артерию так, чтобы почувствовать пульсацию.
4.Определить пульсацию – проверить симметричность пульсации на обеих
руках, если пульсовая волна симметричная, то можно продолжить
исследование пульса на одной руке.
5.Продолжить исследование пульса на одной руке в течение 1 минуты:
определить ритмичность, частоту пульса.
6.Сообщить клиенту о результатах измерения.
56.
Примечания:
1.Симметричность – одинаковость пульса на обеих руках.
2.Ритмичность – чередование пульсовых волн через равные
промежутки времени.
3. Неравномерное чередование пульсовых волн считается
аритмией.
4. Количество пульсовых ударов в минуту в норме – 60-80
уд/мин; тахикардия: количество пульсовых ударов больше 80
в минуту; брадикардия: количество пульсовых ударов меньше
60 в минуту.
5. Силу, с которой происходит удар пульсовой волны о стенку
сосуда, характеризует показатель – наполнение. По
наполнению пульс различают: слабый, полный, нитевидный.
6. Кроме лучевой артерии пульс исследуют: на височных,
сонных, бедренных, подколенных артериях и артериях тыла
стопы.
7. Повышение температуры тела на 1 градус увеличивает
число пульсовых ударов на 10 в минуту.
57.
Определить ритм пульса. Если пульсовая волна
следует одна за другой через равные промежутки
времени, то пульс ритмичный, если нет — аритмичный.
При выраженной аритмии проводят дополнительное
исследование на предмет выявления дефицита
пульса.
Ритмичность — равенство интервалов между
пульсовыми ударами.
58.
Определить наполнение пульса: если
пульсовая волна четкая, то пульс полный,
если слабая — пустой, если пульсовая волна
очень слабо прощупывается, то пульс
нитевидный
Наполнение — сила и скорость, с которой
кровь заполняет пустой сосуд.
59.
Определение водного баланса
60. Диурез – это выделение мочи за известный промежуток времени.
Диурез – это выделение мочи за
известный промежуток времени.
61.
Суточный диурез – общее количество
мочи, выделенной пациентом в течение суток.
Суточный диурез у взрослых 800 — 2000 мл и
зависит от возраста, температуры и
влажности окружающей среды, условий
питания, физических нагрузок и других
факторов и должен составлять 75-80% от
количества выпитой жидкости; 20-25%
жидкости выводится с потом, дыханием и
стулом.
62.
Суточный водный баланс — это
соотношение между количеством введенной в
организм жидкости и количеством
выделенной жидкости из организма в течение
суток.
63.
— Учету, кроме выпитой жидкости, подлежит
жидкость, содержащаяся во фруктах, супах, овощах
и т.д.
— Учету количества выделенной жидкости должна
подвергается не только моча, но и рвотные массы
и испражнения.
— Ожидаемое выделяемой жидкости с мочой
рассчитывают по формуле (количество выпитой
жидкости умножить на 0,8).
64. Учет и определение водного баланса
Цель:
диагностика скрытых отеков,
контроль эффективности применения
диуретиков.
Оснащение:
медицинские весы
мерная стеклянная градуированная емкость
для сбора мочи
лист учета водного баланса
65.
1. Подготовка к процедуре:
Убедиться, что пациент сможет самостоятельно
проводить учет жидкости.
Объяснить пациенту необходимость соблюдения
обычного водно-пищевого и двигательного режима.
Дать подробную информацию о порядке записей в листе
учета водного баланса. Убедиться в умении заполнять
лист.
Объяснить примерное процентное содержание воды в
продуктах питания для облегчения учета введенной
жидкости (учитывается не только содержание воды в
пище, но и введенные парентеральные растворы).
66.
2. Выполнение процедуры:
Объяснить, что в 6.00 часов необходимо
помочиться в унитаз.
Собирать мочу после каждого мочеиспускания в
градуированную емкость, измерять диурез.
Фиксировать количество выделенной жидкости в
листе учета.
Фиксировать количество поступившей в организм
жидкости в листе учета.
67. В 6.00 следующего дня сдать лист учета.
68.
3. Окончание процедуры:
определить, какое количество жидкости должно
выделиться с мочой (в норме).
Сравнить количество выделенной жидкости с
количеством рассчитанной жидкости (80% нормальное количество выведения жидкости).
Водный баланс отрицательный, если выделяется
меньше жидкости, чем рассчитано в норме.
Водный баланс положительный, если выделено
больше жидкости, чем рассчитано в норме.
Сделать записи в температурном листе учета
водного баланса.
«Температура тела, проведение термометрии, заполнение температурного листа»
Человек удерживает определенную температуру тела независимо температуры окружающей среды. В обычных условиях люди не чувствуют своей температуры благодаря центру терморегуляции – обеспечивает баланс теплопродукции и теплоотдачи.
Температура тела человека отражает баланс между теплопродукцией и теплоотдачей. Измеряя температуру тела, оценивают внутреннюю температуру – температуру тканей и внутренних органов.
Организм человека с помощью физиологических механизмов регулирует теплопродукцию и теплоотдачу. Постоянство температуры позволяет адаптироваться к различному климату и к резким колебаниям ночных и дневных температур.
Температура тела человека зависит от возраста:
- у новорожденных– 36,8 – 37,2 С – обменные процессы протекают более интенсивно, а механизмы терморегуляции еще не совершенны;
- у пожилых – 35,5 – 36,5 С, и подвержена быстрым изменениям при заболеваниях;
- у взрослых людей – в подмышечной области – 36,0 – 37,0 С (в среднем 36,4 – 36,8).
- подмышечная впадина;
- полость уха;
- полость рта;
- прямая кишка;
- влагалище.
- интенсивная физическая нагрузка;
- гормональный фон;
- кофеин, курение;
- прием пищи (особенно белков);
- время суток: 17 – 20 ч – максимальная температура, 2 – 6 ч утра – минимальная;
- психологические факторы – изменение температуры окружающей среды;
- заболевания – повышают температуру: инфекции, злокачественные новообразования, инфаркт, кровоизлияние в мозг.
| Вид термометра | Механизм действия | Преимущества | Недостатки |
| Ртутный | Тепло расширяет ртуть | Удобство хранения; Низкая стоимость; Доступность; Высокая точность измерения; Легкость обработки | Хрупкость; Опасность ртутного загрязнения; Относительно длительный процесс измерения |
| Электронный | Тепло изменяет количество тока, проходящего через датчик | Быстрота измерения; Легкость считывания результатов; Высокая точность измерения; Гигиеничность; Прочность; Простота хранения; Экологическая безопасность | Дороговизна; Необходимость периодической перекалибровки; Неудобство обработки |
Таблица 4 – Виды термометров
| Химический «термотест» (полимерная пластинка) | Тепло стимулирует химическую реакцию | Прочность; Удобство применения в детской практике, для слабовидящих людей; Экологическая безопасность; Быстрота измерения; доступность | Необходимость строгого соблюдения правил хранения; Применение обычно индивидуальное |
В стационаре температуру тела пациентам измеряют 2 раза в день:
- утром натощак – 7 – 9 ч утра;
- перед ужином – 17 – 19 ч.
Термометрия тела – одна из обязательных компонентов обследования пациента для выявления лихорадочных и гипотермических состояний. Измерение температуры тела у детей должно проводиться минимум 2 раза в сутки: в 7-8 ч и в 18-20 ч. Более точные данные получают при трехкратной (8, 15,20 ч) или четырехкратной (8, 13, 18,22 ч) термометрии тела. В случаях субфебрилитета неясной этиологии температура тела измеряется каждые два часа на протяжении нескольких дней. Нормальный циркадный ритм температуры тела у новорожденных и детей раннего возраста отсутствует, он устанавливается после второго года жизни. Разница между высшей (днем) и низшей (ночью) точками температурного цикла у детей больше, чем у взрослых, и может доходить до 1,4. Проведение термометрииИзмерение температуры тела в подмышечной впадине Последовательность действий:
- Вымыть и осушить руки.
- Встряхнуть термометр до отметки столбика ртути ниже 35С.
- Осмотреть подмышечную область пациента и осушить полотенцем.
- Поместить резервуар термометра в подмышечную область.
- Зафиксировать прижатие плеча к грудной клетке пациента для полного контакта резервуара термометра с кожей на 10 минут.
- Извлечь термометр и определить его показания.
- Оценить результат.
- Сообщить пациенту показания термометрии.
- Погрузить термометр в дезинфицирующий раствор.
- Результат термометрии зафиксировать в температурном листе
Ни в коем случае нельзя, кое-как встряхнув градусник, передавать его от больного к больному. Каждому больному надо дать продезинфицированный и протертый насухо градусник, в противном случае нарушается элементарная гигиена, и у больного создается неблагоприятное впечатление о стиле работы сестры. Не следует разрешать больным самим вынимать градусник и класть его на тумбочку. Заполнение температурного листаТемпературный лист — медицинский документ, предназначенный для графической регистрации суточных колебаний температуры тела больного. В него заносят также результаты некоторых других наблюдений за течением заболевания: частоту дыхания и пульса, величину АД, количество выпитой за сутки жидкости и выделенной мочи и др., а также сведения о проведенных мероприятиях по уходу и лечению больного (гигиеническая ванна, смена белья, специальные процедуры). Температурный лист хранится в медицинской карте стационарного больного. На вертикальной шкале температурного листа обозначены показатели температуры тела от 35 до 41. На горизонтальной шкале дни пребывания больного в стационаре с подразделением каждого дня на графы «утро» и «вечер». Проставляя точками, ежедневные показания термометра против соответствующих обозначений и соединяя их, получают ломаную линию — температурную кривую. Показатели пульса, дыхания и АД отмечают против соответствующих обозначений на левой вертикальной шкале, остальные показатели в нижней части температурного листа под температурной кривой. 3аполнение температурного листа производится средними медработниками ежедневно после измерения больным температуры в утренние и вечерние часы. Температурный лист, вести который доверено медсестре, — важный медицинский документ, он не только дополняет историю болезни, но при хорошем ведении заменяет ее во время обхода, а в ряде случаев дает ориентиры для диагноза, выбора метода лечения и даже прогноза. Хорошо оформленный температурный лист наглядно отражает динамику состояния больного. Начинают лист фамилией, именем и отчеством больного. Диагноз не проставляют с тем, чтобы у всех листы выглядели одинаково и не вызывали любопытства со стороны больных. Если температурный лист висит на кровати, то прежде всего отметку температуры удобнее сделать на нем. Во избежание путаницы температуру надо отметить тотчас же, взяв градусник у данного больного. Графическая регистрация состояния больного — дело весьма перспективное,- и при соответствующей разработке можно создать такие листы, которые будут давать подробнейшую информацию о больном, по пока сестре поручено четко отмечать в листе лишь 3-4 основных показателя состояния больного. Лихорадка может быть субфебрильной, когда температура колеблется от 37 до 38°, умеренной (38—39°) и высокой (выше 39°), гектической (39—40°). Лихорадка проходит три стадии, которые должна знать медицинская сестра, так как тактика ее поведения при этом имеет свои особенности. Первая стадия лихорадки характеризуется постепенным повышением температуры, сопровождающимся резким ознобом, посинением (цианоз) губ и конечностей, головной болью и общим плохим самочувствием. В этой стадии больного следует хорошо укрыть, обложить грелками, поить теплым чаем, следить за всеми физиологическими отправлениями. Вторая стадия — максимального повышения температуры — характеризуется усилением головной боли, сухостью во рту, гиперемией кожных покровов, иногда бредом и галлюцинациями. В этой стадии необходимо следить за больными. На лоб можно положить пузырь со льдом. Необходимо чаще поить больного морсом, чаем с лимоном, соками и т. д. Во время бреда или галлюцинаций нужно установить персональный пост около больного, чтобы он не упал с кровати, надо надеть на нее сетку. Третья стадия протекает по-разному, так как падение температуры может быть критическим и литическим. Литическое падение температуры происходит постепенно и сопровождается появлением небольшой испарины, слабостью, после чего больной засыпает. Критическое падение температуры быстрое, например с 39—40° до 35—33°. Такое быстрое падение температуры сопровождается’ резкой слабостью и обильным потоотделением. При критическом падении температуры иногда резко снижается артериальное давление, пульс становится нитевидным, конечности холодеют, появляется цианоз. В таких случаях необходимо принять срочные меры: ввести вещества, повышающие артериальное давление, обложить больного грелками, следить за пульсом и давлением. Рис. Температурный лист.