Внедрение NAT-скрининга инфекций у доноров крови Республики Казахстан Текст научной статьи по специальности «Фундаментальная медицина»
Аннотация научной статьи по фундаментальной медицине, автор научной работы — Савчук Татьяна Николаевна, Буркитбаев Жандос Конысович, Абдрахманова Сания Алишевна, Скорикова Светлана Викторовна, Кузьмин Николай Семёнович
i Надоели баннеры? Вы всегда можете отключить рекламу.
Похожие темы научных работ по фундаментальной медицине , автор научной работы — Савчук Татьяна Николаевна, Буркитбаев Жандос Конысович, Абдрахманова Сания Алишевна, Скорикова Светлана Викторовна, Кузьмин Николай Семёнович
Внедрение NAT-скрининга инфекций у доноров крови Республики Казахстан
Распространенность и встречаемость инфекций у доноров крови в России
Распространенность ВИЧ-, ВГС-, ВГВ-инфекций у доноров крови г. Астаны
Скрининг гематологических и биохимических показателей у доноров крови Республики Башкортостан
Эффективность различных систем скрининга маркеров инфекций у доноров крови
i Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
i Надоели баннеры? Вы всегда можете отключить рекламу.
Текст научной работы на тему «Внедрение NAT-скрининга инфекций у доноров крови Республики Казахстан»
УДК 614.446: 615.38: 616-079: 616-022.363: 578.828.6: 578.891 (575)
ВНЕДРЕНИЕ NAT-СКРИНИНГА ИНФЕКЦИЙ У ДОНОРОВ КРОВИ РЕСПУБЛИКИ КАЗАХСТАН
Татьяна Николаевна Савчук1, Жандос Конысович Буркитбаев1, Сания Алишевна Абдрах-манова1, Светлана Викторовна Скорикова1, Николай Семёнович Кузьмин2*
1Научно-производственный центр трансфузиологии Республики Казахстан, г. Астана, Казахстан;
2Национальный медико-хирургический центр им. Н.И. Пирогова, Москва, Россия
Реферат DOI: 10.17750/KMJ2015-414
Цель. Оценить эффективность NAT-скрининга (от англ. nucleic acid amplification technologies — технология амплификации нуклеиновых кислот) инфекций у доноров крови Казахстана.
Методы. Изучили статистические показатели обследования доноров крови в Республике Казахстан в 20122014 гг.
Вывод. Внедрение NAT-скрининга донорской крови позволило предотвратить переливание инфицированной крови: вирус иммунодефицита человека — 1 случай на 150 000 донаций, вирус гепатита В — 1 случай на 1650 донаций, вирус гепатита С — 1 случай на 5000 донаций.
Ключевые слова: служба крови, донор, инфекция, NAT, полимеразная цепная реакция, гепатит, ВИЧ.
INTRODUCTION OF NAT-TESTING FOR INFECTIONS FOR SCREENING BLOOD DONORS IN REPUBLIC OF KAZAKHSTAN
T.N. Savchuk1, Z.K. Burkitbaev1, S.A. Abdrakhmanova1, S.V. Skorikova1, N.S. Kuz’min2
Research and Production Center of Transfusiology of Republic of Kazakhstan, Astana, Kazakhstan;
2National Medical and Surgical Centre named after N.I. Pirogov, Moscow, Russia
Aim. To evaluate the effectiveness of NAT-screening (nucleic acid amplification technologies) for infections in blood donors in Kazakhstan.
Methods. Statistical data of blood donors screening examinations in the Republic of Kazakhstan in 2012-2014 were evaluated.
Conclusion. The introduction of screening NAT-testing of donated blood prevented transfusion of blood infected with: human immunodeficiency virus — 1 in 150,000 donations, hepatitis B virus — 1 in 1.650 donations, hepatitis C virus — 1 in 5,000 donations.
Keywords: blood service, donor, infection, NAT, polymerase chain reaction, hepatitis, HIV.
Скрининг маркёров инфекций у доноров — важнейший элемент инфекционной безопасности в службе крови [3-12, 16, 18-21]. Наряду с серологическими маркёрами в мире всё активнее внедряют скрининг нуклеиновых кислот вирусов (NAT-скрининг, от англ. nucleic acid amplification technologies — технология амплификации нуклеиновых кислот), позволяющий сократить период «окна» [1, 17, 21]. В Республике Казахстане (РК) качество работы службы крови — государствен-
Адрес для переписки: ezhiburt@yandex.ru 414
ная задача [2, 13-15].
С 2012 г. внедрён обязательный двухэтапный скрининг донорской крови на гемотрансмиссив-ные инфекции. Разрешено проводить пулирова-ние образцов донорской крови для исследования методом полимеразной цепной реакции (ПЦР). Центры крови оснащаются закрытыми автоматизированными лабораторными системами «Cobas S-201» для ПЦР-тестирования («Roche»). С 2012 г. в государственном мониторинге добавлены данные о выполнении ПЦР-исследования доноров крови. Алгоритм обследования доноров
Охват доноров двухэтапным скринингом в Республике Казахстан
Показатель 2012 г. 2013 г. 2014 г.
Обследовано доноров на первом этапе (ИХЛА/ИФА-скрининг) 302 163 303 561 312 510
Выявлено инфекций по результатам первого этапа, п % 12 558 4,16 11 264 3,71 11 191 3,58
Количество доноров, подлежащих тестированию на втором этапе методом ПЦР 289 605 292 297 301 319
Количество доноров, протестированных методом ПЦР 233 499 284 799 301 319
Доля доноров, обследованных методом ПЦР, % 80,6 97,4 100
Примечание: ИХЛА — иммунохемилюминесцентный анализ; ИФА — иммуноферментный анализ; ПЦР — по-лимеразная цепная реакция.
Использование автоматизации в NAT-скрининге доноров крови в Республике Казахстан
Показатель 2012 г. 2013 г. 2014 г.
Доля скрининга образцов донорской крови методом ПЦР на автоматических системах закрытого типа, % 75 86 88
Доля скрининга образцов донорской крови методом ПЦР на автоматических системах открытого типа, % 7 1 0
Доля скрининга образцов донорской крови методом ПЦР с ручной про-боподготовкой, % 19 13 12
Примечание: ПЦР — полимеразная цепная реакция.
Количество и результаты исследований методом полимеразной цепной реакции (ПЦР) и затраты
Показатель 2012 г. 2013 г. 2014 г.
Количество доноров, подлежащих тестированию на втором этапе методом ПЦР 289 605 292 297 301 319
Всего проведено анализов 149 235 92 645 95 577
Выявлено инфекций по результатам второго этапа, п 185 201 267
основан на двухэтапном последовательном скрининге:
— первый этап — проводят исследование на наличие серологических маркёров гемотрансфу-зионных инфекций;
— второй этап — все образцы, имеющие отрицательный результат на серологические маркёры, тестируют в ПЦР (табл. 1).
Цель исследования — оценить эффективность NAT-скрининга инфекций у доноров крови РК.
Мы изучили статистические показатели обследования доноров крови в РК в 2012-2014 гг.
Большую часть NAT-скрининга в РК прово-
дят на закрытых автоматизированных системах (табл. 2). В 2012 г. один центр крови [Костанай-ский областной центр крови (ОЦК)] проводил ПЦР-скрининг на открытых автоматических ПЦР-системах, пять центров крови [городской центр крови (ГЦК) г. Алматы, ОЦК г. Тараз, ОЦК г. Шымкент, ОЦК г. Петропавловск] проводили ПЦР с ручной подготовкой проб. В 2013-2014 гг. снижена доля использования открытых автоматических ПЦР-систем и ПЦР, выполненных с ручной пробоподготовкой.
Согласно действующим Правилам (Приказ и.о. Министра здравоохранения РК №684 от 10.11.2009 «Об утверждении Правил контроля качества и безопасности донорской крови и её компонентов» с изменениями и дополнениями от 02.08.2012, приказ №524) разрешено проведение ПЦР-скрининга с применением пулирования по 6 образцов проб крови доноров в один пул. По этой причине количество выполненных ПЦР-исследований меньше, чем обследованных лиц (табл. 3). Затраты реагентов с учётом контрольных постановок, перестановок по причинам положительных и невалидных пулов составляют в среднем 1 тест на 3 донора.
В 2014 г. количество отводов из-за положи-
В 2012-2013 гг. на территории РК была зарегистрирована первая версия мультиплексного теста (TaqScreen MPX v. 1.0), которая при положительном результате не указывает конкретно вирус. Для дифференцировки возбудителя требовалось проведение дискриминаторного тестирования. В региональных центрах крови не было оборудования для проведения дополнительного тестирования. Компоненты крови, заготовленные от ПЦР-МРХ-положительных доноров, браковались.
В 2014 г. начинается переход центров крови на работу со второй версией мультиплексного теста (TaqScreen MPX v. 2.0), с помощью которого исследовано 248 образцов, положительных в мультиплексном тесте. Результаты дискрими-нантного теста: вирус иммунодефицита человека — 2 (0,8%) образца, вирус гепатита В — 182 (73,4%), вирус гепатита С — 60 (24,2%), отрицательный результат — 4 (1,6%) случая.
Внедрение NAT-скрининга донорской крови позволило предотвратить переливание инфицированной крови: вирус иммунодефицита человека — 1 случай на 150 000 донаций, вирус гепатита В — 1 случай на 1650 донаций, вирус гепатита С — 1 случай на 5000 донаций.
1. Бур С., Вайхерт В., Валид Сирайс В. и др. NAT-минипул-геноскринирование крови на основе международных стандартов ВОЗ — гарантия вирусной и бактериальной безопасности реципиентов. — Москва, Новосибирск, Франкфурт-на-Майне, 2003. — 87 с. [Buhr S., Weishert W., Sireis W. et al. NAT-minipul-genoskrinirovanie krovi na osnove mezhdunarodnykh standartov VOZ — garantiya virusnoy i bakterial’noy bezopasnosti retsipientov. (NAT-mini-pool genetic blood screening according to international standards of WHO — guarantee of recipient’s viral and bacterial safety.) Moscow, Novosibirsk, Frankfurt am Main. 2003; 87 p.]
2. Буркитбаев Ж.К., Скорикова С.В., Абдрахмано-ва С.А., Жибурт Е.Б. Основные показатели развития донорства крови и её компонентов в Республике Казахстан // Служба крови Республики Казахстан. — 2014. — №2. — С. 91-97. [Burkitbaev Zh.K., Skorikova S.V., Abdrakhmanova S.A., Zhiburt E.B. The main indicators of blood and its components donation development in Republic of Kazakhstan. Sluzhba krovi Respubliki Kazakhstan. 2014; 2: 91-97. (In Russ.)]
3. Губанова М.Н., Мадзаев С.Р., Аветисян К.С. и др. Остаточный риск инфицирования при переливании крови // Трансфузиология. — 2013. — Т. 14, №4. — С. 13-23. [Gubanova M.N., Madzaev S.R., Avetisyan K.S. Residual risk of infection in blood transfusion. Transfuziologiya. 2013; 14 (4): 13-23. (In Russ.)]
4. Жибурт Е.Б. Профилактика посттрансфузион-ных гепатитов. — СПб.: Терра Медика, 1998. — 52 с. 416
[Zhiburt E.B. Projilaktika posttransfuzionnykh gepatitov. (Posttransfusion hepatitis prevention.) Saint Petersburg: Terra Medika. 1998; 52 p. (In Russ.)]
5. Жибурт Е.Б. Трансфузиология. — СПб: Питер, 2002. — 736 с. [Zhiburt E.B. Transfuziologiya. (Transfusiology.) Saint Petersburg: Piter. 2002; 736 p. (In Russ.)]
6. Жибурт Е.Б. Правила переливания плазмы. — М.: Медицина, 2008. — 240 с. [Zhiburt E.B. Pravila perelivaniya plazmy. (Rules for plasma transfusion.) Moscow: Meditsina. 2008; 240 p. (In Russ.)]
7. Жибурт Е.Б. Бенчмаркинг заготовки и переливания крови: руководство для врачей. — Химки: Российская академия естественных наук, 2009. — 366 с. [Zhiburt E.B. Benchmarking zagotovki i perelivaniya krovi: rukovodstvo dlya vrachey. (Benchmarking of blood preparation and transfusion: handbook for physicians.) Khimki: Russian Academy of Natural Sciences. 2009; 366 p. (In Russ.)]
8. Жибурт Е.Б. Трансфузиологический словарь. — М., РАЕН, 2012. — 319 с. [Zhiburt E.B. Transfuziologicheskiy slovar’. (Vocabulary of transfusiology.) Moscow: Russian Academy of Natural Sciences. 2009; 366 p. (In Russ.)]
9. Жибурт Е.Б., Мадзаев С.Р. Заготовка и переливание тромбоцитов. — М., РАЕН, 2013. — 376 с. [Zhiburt E.B., Madzaev S.R. Zagotovka i perelivanie trombotsitov. (Extraction and transfusion of platelets.) Moscow: Russian Academy of Natural Sciences. 2013; 376 p. (In Russ.)]
10. Жибурт Е.Б., Мадзаев С.Р., Шестаков Е.А., Вергопуло А.А. Менеджмент крови пациента. — М.: Национальный медико-хирургический центр им. Н.И. Пи-рогова, 2014. — 64 с. [Zhiburt E.B., Madzaev S.R., Shestakov E.A., Vergopulo A.A. Menedzhment krovi patsienta. (Management of patient’s blood.) Moscow: National Medical and Surgical Centre named after N.I. Pirogov. 2014; 64 p. (In Russ.)]
11. Жибурт Е.Б., Шестаков Е.А. Правила и аудит переливания крови. — М., РАЕН, 2010. — 347 с. [Zhiburt E.B., Shestakov E.A. Pravila i audit perelivaniya krovi. (Rules and audit for blood transfusion.) Moscow; Russian Academy of Natural Sciences. 2010; 347 p. (In Russ.)]
12. Жибурт Е.Б, Шестаков Е.А., Вергопуло А.А., Кузьмин Н.С. Правила и протоколы переливания крови. — М.: Национальный медико-хирургический центр им. Н.и. Пирогова, 2014. — 32 с. [Zhiburt E.B., Shestakov E.A., Vergopulo A.A., Kuz’min N.S. Pravila i protokoly perelivaniya krovi. (Rules and protocols for blood transfusion.) Moscow: National Medical and Surgical Centre named after N.I. Pirogov. 2014; 32 p. (In Russ.)]
13. Скорикова С.В., БуркитбаевЖ.К., Жибурт Е.Б. Донорство крови и жизнь. Корреляции // Трансфузиология. — 2013. — Т. 14, №4. — С. 24-28. [Skorikova S.V., Burkitbaev Zh.K., Zhiburt E.B. Blood transfusion and life. Correlations.. Transfuziologiya. 2013; 14 (4): 24-28. (In Russ.)].
14. Скорикова С.В., Буркитбаев Ж.К., Магзумо-ва Р.З. и др. Эволюция структуры доноров и донаций крови и её компонентов в Республике Казахстан // Вестн. Нац. медико-хир. центра им. Н.И. Пирогова. — 2013. — Т. 8, №4. — С. 59-61. [Skorikova S.V., Burkitbayev Z.K., Magzumova R.Z. et al. Evolution of donors and donation of blood and blood components in Kazakhstan. Vestnik Natsional’nogo mediko-khirurgicheskogo tsentra im. N.I. Pirogova. 2013; 8 (4): 59-61. (In Russ.)].
15. Скорикова С.В., Буркитбаев Ж.К., Савчук Т.Н., Жибурт Е.Б. Распространённость ВИЧ-, ВГС-, ВГВ-инфекций у доноров крови г. Астаны // Вопр. виру-
сол. — 2015. — Т. 60, №1. — С. 38-40. [Skorikova S.V., Burkitbaev Zh.K., Savchuk T.N., Zhiburt E.B. Prevalence of HIV, Hepatitis C, Hepatitis B infections in blood donors of the city of Astana. Voprosy virusologii. 2015; 60 (1): 38-40. (In Russ.)]
16. Стандарты качества в службе крови / Под ред. Е.Б. Жибурта. — М.: НПЦ «Интелфорум», 2005. — 256 с. [Standarty kachestva v sluzhbe krovi. (Quality standards in blood service.) Ed. by E.B. Zhiburt. Moscow: Scientific and production center «Intelforum». 2005; 256 p. (In Russ.)]
17. Фёдоров Н.А., Ежов А.А., Суханов Ю.С., Жи-бурт Е.Б. Генамплификационное (NAT) тестирование крови и других материалов на патогены и мутации. — М.: Полиграфсервис, 2003. — 210 с. [Fedorov N.A., Elov A.A., Sukhanov Yu.S., Zhiburt E.B. Genamplifikatsionnoe (NAT) testirovanie krovi i drugikh materialov na patogeny i mutatsii. (Gene-amplification NAT-testing of blood and other materials for pathogens and mutations.) Moscow: Poligrafservis. 2003; 210 p. (In Russ.)]
18. Шевченко Ю.Л., Жибурт Е.Б. Безопасное переливание крови. — СПб.: Питер, 2000. — 320 с. [Shevchenko Yu.L., Zhiburt E.B. Bezopasnoe perelivanie krovi. (Safe blood transfusion.) Saint Petersburg: Piter.
УДК 575.113.2: 575.22: 615.38: 616.155.32-089.843 (574)
2000; 320 p. (In Russ.)]
19. Шевченко Ю.Л., Жибурт Е.Б., Серебряная Н.Б. Иммунологическая и инфекционная безопасность гемокомпонентной терапии. — СПб.: Наука, 1998. — 232 с. [Shevchenko Yu.L., Zhiburt E.B., Serebryanaya N.B. Immunologicheskaya i infektsionnaya bezopasnost’ gemokomponentnoy terapii. (Immunologic and infective safety of treatment with blood components.) Saint Petersburg: Nauka. 1998; 232 p. (In Russ.)]
20. Шевченко Ю.Л., Заривчацкий М.Ф., Жибурт Е.Б. Трансфузионные осложнения и их профилактика / В кн. Шевченко Ю.Л., Шабалин В.Н., Заривчацкий М.Ф., Селиванов Е.А. Руководство по общей и клинической трансфузиологии. — СПб: Фолиант, 2003. — С. 561-588. [Shevchenko Yu.L., Zarivchatskiy M.F., Zhiburt E.B. Transfusion complications and their prevention, in Shevchenko Yu.L., Shabalin V.N., Zarivchatskiy M.F., Selivanov E.A. Rukovodstvo po obshchey i klinicheskoy transfuziologii. (Handbook on general and clinical transfusiology.) Saint Petersburg: Foliant. 2003; 561-588. (In Russ.)]
21. Roth W.K., Busch M.P., Schuller A. et al. International survey on NAT testing of blood donations: expanding implementation and yield from 1999 to 2009 // Vox. Sang. — 2012. — Vol. 102, N 1. — P. 82-90.
РАСПРЕДЕЛЕНИЕ АЛЛЕЛЕЙ ГЛАВНОГО КОМПЛЕКСА ГИСТОСОВМЕСТИМОСТИ У ПОТЕНЦИАЛЬНЫХ ДОНОРОВ ГЕМОПОЭТИЧЕСКИХ СТВОЛОВЫХ КЛЕТОК В РЕСПУБЛИКЕ
Жандос Конысович Буркитбаев1, Санджар Дулатович Раисов1 *, Аида Аскаровна Турганбекова1, Индира Рамильевна Рамильева1, Динара Утегеновна Якияева1, Дана Кубайдулаевна Баймукашева1, Сания Алишевна Абдрахманова1, Евгений Борисович Жибурт2
1Научно-производственный центр трансфузиологии, г. Астана, Республика Казахстан;
2Национальный медико-хирургический центр им. Н.И.Пирогова, г. Москва, Россия
Реферат DOI: 10.17750/KMJ2015-417
Цель. Провести сравнение распространённости аллельных вариантов антигенов HLA-системы среди потенциальных доноров гемопоэтических клеток в Казахстане и в мире.
Методы. Проведены анализ распространённости аллельных вариантов антигенов HLA-системы в образцах крови потенциальных доноров гемопоэтических клеток, входящих в регистр доноров гемопоэтических стволовых клеток Казахстана, и сравнение с базой данных «Allele frequencies in Worldwide populations», разработанной Royal Liverpool University Hospital.
Результаты. Наибольшая схожесть казахстанского и мирового регистров выявлена по распределению алле-ля А 31-01: в казахстанском регистре — 68 (4,5%), в мировом — 1678 (4,63%); отношение шансов (ОШ) = 0,97 (0,76 до 1,24), F=0,851441, х2=0,06. Наибольшее различие двух регистров по локусу А выявлено в распределении антигенов А 02-01 (х2=24,59), А 02-07 (х2=24,42), А 32-01 (х2=27,1), А 02-37 (х2=23,96), А 11-38 (х2 =3,96). Наибольшая схожесть двух сравниваемых групп отмечена по распределению аллеля В 14:02: в казахстанском регистре — 31 (2,05%), в мировом — 757 (2,01%) [0Ш=1,02 (0,71 до 1,47), F=0,851990, х2=0,01]; В 38:02 (х2=0,02), В 44:05 (х2=0,03), В 27:07 (х2=0,04), В 54:01 (х2=0,07). Наибольшее различие двух регистров по локусу В выявлено в распределении аллелей В 13:02 (х2=256,9), В 08:01 (х2=26,92). Анализ распределения аллелей локуса С показал, что наибольшую статистическую схожесть двух регистров по данному локусу обеспечивают аллели С 07:01 (х2=0,07), С 08:02 (х2=0,15), С 15:02 (х2=0,23), С 12:03 (х2=0,76). Наибольшее различие двух регистров по распределению аллелей локуса С обеспечили аллели С 06:02 (х2=125,78) и С 03:02 (х2=103,64).
Вывод. Совпадение распределения аллельных вариантов HLA-антигенов в казахстанском и мировом регистрах по локусам составляет от 41 до 52% (локус А — 50%, В — 52%, С — 48%, DRB1 — 51%, DQB1 — 41%, среднее значение 48,4%, медиана 50%); в казахстанском регистре есть информация об уникальных аллельных вариантах HLA-антигенов, отсутствующих в использованной для анализа базе данных, что свидетельствует о необходимости развития национального регистра и дополнения им «Allele frequencies in Worldwide populations».
Ключевые слова: HLA-система, аллель, регистр доноров гемопоэтических стволовых клеток.
Адрес для переписки: raissovs@mail.ru
i Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
© 27. «Казанский мед. ж.», №3.
Nat тестирование что это
Сайт издательства «Медиа Сфера»
содержит материалы, предназначенные исключительно для работников здравоохранения. Закрывая это сообщение, Вы подтверждаете, что являетесь дипломированным медицинским работником или студентом медицинского образовательного учреждения.
- (бесплатный номер по вопросам подписки)
пн-пт с 10 до 18
- Издательство «Медиа Сфера»
а/я 54, Москва, Россия, 127238 - info@mediasphera.ru
- вКонтакте
- Telegram
- Издательство
- «Медиа Сфера»
Результаты поиска: 0
ГБУЗ «Станция переливания крови» Департамента здравоохранения Москвы, Москва, Россия
ГБУЗ «Станция переливания крови» Департамента здравоохранения Москвы, Москва, Россия
ГБУЗ «Станция переливания крови» Департамента здравоохранения Москвы, Москва, Россия
ГБУЗ «Станция переливания крови» Департамента здравоохранения Москвы, Москва, Россия

Выявляемость вирусных гепатитов в контингенте доноров
Подробнее об авторах
Скачать PDF
Связаться с автором
Оглавление
Дрепина А.С., Белякова В.В., Аппалуп М.В., Майорова О.А. Выявляемость вирусных гепатитов в контингенте доноров. Доказательная гастроэнтерология. 2016;5(3):10‑17.
Drepina AS, Belyakova VV, Appalup MV, Mayorova OA. Detactability of viral hepatitises in a donor contingent. Russian Journal of Evidence-Based Gastroenterology. 2016;5(3):10‑17. (In Russ.)
https://doi.org/10.17116/dokgastro20165310-17


Читать метаданные
В статье представлено исследование, проведенное на основе статистических показателей заболеваемости гепатитами В и С в Москве и обнаружений маркеров данных заболеваний среди доноров. Результаты работы позволяют говорить о Службе крови как об источнике наиболее достоверных медицинских статистических данных, а также свидетельствуют об остроте проблемы парентеральных вирусных гепатитов в современном мире
ГБУЗ «Станция переливания крови» Департамента здравоохранения Москвы, Москва, Россия
ГБУЗ «Станция переливания крови» Департамента здравоохранения Москвы, Москва, Россия
ГБУЗ «Станция переливания крови» Департамента здравоохранения Москвы, Москва, Россия
ГБУЗ «Станция переливания крови» Департамента здравоохранения Москвы, Москва, Россия
Рекомендуем статьи по данной теме:
Гепатиты В и С входят в группу инфекционных заболеваний вирусной этиологии с парентеральным механизмом передачи и с преимущественным поражением печени. В основном эти гепатиты протекают бессимптомно, тяжело поддаются лечению, часто переходят в хроническую форму (гепатит В в 5—10% случаев, гепатит С в 50—80%) и нередко ведут к летальному исходу. В связи с этим проблема вирусных гепатитов давно является общечеловеческой и наряду с ВИЧ-инфекцией требует самого пристального к себе внимания со стороны современной медицины [1, 2].
В задачи Служб крови всех без исключения стан мира входит обеспечение безопасности донорской крови и ее компонентов для пациентов, получающих трансфузии в клиниках. Безусловным приоритетом является обеспечение инфекционной безопасности в отношении гемотрансмиссивных инфекций, среди которых наиболее распространены вирусные гепатиты. Диагностика гепатитов В и С на современном уровне является обязательной как в России, так и за рубежом. При этом необходимо подчеркнуть, что именно в Службе крови применяются наиболее современные диагностические методики, обладающие максимальной чувствительностью. В последние несколько лет традиционная иммунологическая диагностика гепатитов В и С была дополнена молекулярно-биологическими методиками — технологиями амплификации нуклеиновых кислот (nucleic acid amplification technologies, NAT), позволяющими выявить инфекционный агент на ранней стадии до образования иммунологических маркеров [3].
В табл. 1 представлены данные Управления Роспотребнадзора по городу Москве о структуре случаев выявления парентеральных гепатитов В и С за 2013 и 2014 гг.

Частота обнаружения гепатита С среди населения Москвы превалирует над числом обнаруженных случаев гепатита В (рис. 1). Вирусоносители гепатита В в данном случае не учитываются. Интересно также, что в клинико-морфологических формах гепатита С вирусоносительство отсутствует.

Согласно приказу Управления Роспотребнадзора по городу Москве № 138 от 23.12.2014, все статистические показатели инфекционной заболеваемости населения, в том числе по парентеральным вирусным гепатитам, поступают из медицинских организаций и медработников учреждений иного профиля в Отдел регистрации и учета инфекционных болезней (ОРУИБ) и далее в органы государственной статистики заболеваний (ОГРЗ) и Роспотребнадзор [4]. Суммарные данные формируются из количества пациентов, обратившихся за медицинской помощью в медицинские организации, из случайных диагностических находок, а также во время очередной диспансеризации. Все случаи выявления инфекционных заболеваний Службой крови передаются также в ОРУИБ. Однако, исходя из информации Управления Роспотребнадзора (см. табл. 1), сказать с уверенностью, что данные учтены в общей статистике, нельзя.
Как и при любых других заболеваниях, обращения больных вирусными парентеральными гепатитами обоснованы присутствующими в момент обращения жалобами. Учитывая характер течения данных заболеваний, чаще всего это происходит либо при острых гепатитах, что по данным статистики случается не часто, либо при обострении хронических на довольно поздних стадиях болезни. При этом симптомы могут быть невыраженными (преджелтушный период) и распознаны врачом как острая респираторная вирусная инфекция, острая кишечная инфекция и т. д. [5]. В свою очередь, увлечение граждан самолечением не способствует своевременному обнаружению вируса у больного. Выявление вирусного гепатита во время диагностики, связанной с другим заболеванием, носит случайный характер. Что же касается диспансеризации населения, то обследование граждан на инфекционные болезни зачастую не утверждено законодательством. Таковой, например, является целевая программа правительства Москвы — дополнительная диспансеризация работающего населения, регламентированная приказом Минздравсоцразвития Р.Ф. от 04.02.2010 [6]. Положительные результаты имеет программа массовой иммунизации населения, начатая в 2006 г. в рамках национального проекта «Здоровье». Однако, в связи с тем, что ее проведение осуществляется по принципу добровольности, а отказ от прививок становится все более обсуждаемой темой, иммунизированным оказывается далеко не все население страны. Поэтому сохраняет актуальность проблема распространения парентеральных вирусных гепатитов В и С, которая в свою очередь требует задействования в диагностическом поиске не только пришедших в медицинские учреждения с жалобами, но и клинически здоровых людей.
Служба крови Департамента здравоохранения Москвы (ДЗМ) ведет работу с донорами в 17 учреждениях, расположенных по 18 географическим адресам в разных административных округах столицы (рис. 2).

Согласно действующему законодательству донором может быть любой гражданин России, независимо от места его постоянной регистрации, а также иностранный гражданин, находящийся в России более 1 года на законных основаниях [7]. Единый донорский центр (ЕДЦ), находящийся на базе головного учреждения Службы крови ДЗМ — Станции переливания крови, — аккумулирует все данные о выявленных на территории Москвы инфекционных заболеваниях, получая информацию не только от учреждений Службы крови ДЗМ, но также и от иноведомственных Служб крови, работающих в столице. Кроме того, в ЕДЦ поступают данные об инфицированных от ОГРЗ и Московского городского Центра по профилактике и борьбе со СПИДом.
Другим важным преимуществом Службы крови ДЗМ является централизованное лабораторное обследование донорской крови на маркеры инфекций, которое проводят на базе Станции переливания крови.
Уникальность Службы крови ДЗМ как комплекса медицинских организаций заключается в работе с людьми, считающими себя здоровыми, либо по той или иной причине скрывающими свое заболевание, принявшими решение сдать донорскую кровь. Поэтому работа Службы крови строго регламентирована и направлена на максимальное снижение риска попадания инфицированной крови в лечебную сеть.
Первым этапом работы с донором является установление его личности по представленному паспорту, проверка его паспортных данных по базе Единого донорского центра, при этом оценивается не только возможность инфицирования самого потенциального донора, но и наличие у него контактов по адресу регистрации и/или фактического проживания. Поэтому человек, у которого имеется зарегистрированное инфекционное заболевание, будет отсеян еще на этапе регистрации.
На втором этапе проводится медицинское освидетельствование донора, включающее определение группы крови, резус-фактора, Kell-фактора, уровня гемоглобина, анализ данных анамнеза жизни и полный физикальный врачебный осмотр [8]. Благодаря этому лица, имеющие клинические симптомы заболеваний, не допускаются к сдаче крови и направляются в медицинские организации (МО) по месту прикрепления с соответствующей направляющей документацией. При этом данные обследования на этом этапе вносятся в базу данных ЕДЦ, что сводит к минимуму риск приема такого человека в другом учреждении Службы крови.
Третьим этапом работы с донором является собственно выполнение донации (сдачи) крови или ее компонентов, во время которой в первую очередь отбираются пробы крови для лабораторного исследования. При этом если даже по техническим причинам донация окажется не выполненной и кровь не пойдет в дальнейшую переработку, образцы будут доставлены в лабораторию и исследованы с занесением результатов в базу данных ЕДЦ. В случае выявления у донора инфекции его активно вызывают в учреждение Службы крови, где он выполнил донацию, для беседы с врачом и выдачи результатов исследований и направления в медицинскую организацию по месту прикрепления на углубленное обследование. При этом данные о таком доноре не только заносятся в базу данных ЕДЦ, но и активно передаются в ОРУИБ.
Помимо определения маркеров инфекций, проводится дополнительное тестирование донорской крови на уровень активности аланинаминотрансферазы (АЛТ), которое было регламентировано приказом Министерства здравоохранения СССР № 600 в 1981 г. [9]. Повышенная активность данного фермента исходно расценивалась как возможный ранний признак инфекционной зараженности. На сегодняшний день этот вид диагностики не теряет свою актуальность как маркер гепатитов и как признак функциональной патологии печени. При показателях, превышающих норму в 2 и более раза, донора отстраняют от последующих донаций и направляют на дообследование в МО по месту прикрепления. При результатах, превышающих норму менее чем в 2 раза, донор отстраняется на 3 мес с последующей сдачей контрольных анализов. При этом все показатели определения уровня АЛТ (как нормальные, так и повышенные) заносятся в базу данных ЕДЦ.
Таким образом, Служба крови представляет собой уникальный источник информации о состоянии здоровья граждан (инфицировании в первую очередь), находящихся на территории Москвы и считающих себя здоровыми.
Цель: оценить вклад Службы крови ДЗМ в выявляемость больных парентеральными вирусными гепатитами В и С.
Материал и методы
Материалом исследования стал контингент доноров Службы крови ДЗМ за 2013—2015 гг., данные о котором получены из отчетов Службы крови.
В Службе крови ДЗМ для обследования донорской крови применяют самые современные передовые методы лабораторной диагностики, определенные законодательством (Постановление Правительства Р.Ф. № 29 и Постановление Правительства Р.Ф. № 1230) [10, 11]. Исследования образцов крови на серологические маркеры возбудителей трансфузионно-трансмиссивных инфекций, в том числе вирусных гепатитов С и В, проводят методом иммуноферментного анализа (ИФА) на анализаторах Evolis («Bio-Rad», США) и методом иммунохемилюминесцентного анализа (ИХЛА) на анализаторах Architect 2000 («Abbott», США). Исследование донорской крови на наличие поверхностного антигена вируса гепатита В проводят тест-системами Monolisa HBsAgUltra («Bio—Rad», Франция) или HBsAg Qualitative Architect («Abbott», США). Для подтверждения результатов выявления HBsAg реакцией нейтрализации применяют HBsAg-подтверждающий тест «Bio—Rad» или «Abbott». Суммарные антитела к НВс-антигену определяют тест-системами Monolisa а-НВсAg («Bio—Rad», Франция).
Исследование донорской крови на антиген/антитела к гепатиту С проводят тест-системами Monolisa HCV Ag-Ab Ultra («Bio—Rad», Франция) и а-HCV Architect («Abbott», США); в качестве подтверждающих тестов используют иммуноблот ИноЛИА (Бельгия) или Десискан (Франция).
Также обязательно применяют NAT-тестирование донорской крови. Используют методы полимеразной цепной реакции (ПЦР) и амплификации, опосредованной транскрипцией (transcripton-mediated amplification, ТМА). ПЦР-исследования выполняют в пулах из 6 образцов на анализаторе Cobas s201 («Roche», Швейцария) с использованием мультиплексных тест-систем Cobas TagScreen. В основе метода ТМА лежит гибридизационный анализ, оценку результатов проводят по конечной точке. Исследования выполняют в индивидуальных образцах на анализаторе Tigris («Novartis» и «GenProbe» США) с использованием тест-систем Ultrio.
Для идентификации инфекции проводят дискриминаторные исследования на анализаторе Tigris с помощью тест-систем на отдельные инфекции Ultrio HIV, Ultrio HCV, Ultrio HBV или на анализаторе Cobas s201 с помощью дискриминаторной тест-системы Cobas МРХ 2 TagScreen.
Исследование активности АЛТ в образцах крови проводят кинетическим методом на анализаторе Architect 8000. В норме показатели активности АЛТ до 55 МЕ/л.
Для подсчета результатов использовалась программа Microsoft Excel 2010.
Результаты
За период с 2013 по 2015 г. количество людей, ставших донорами, увеличилось почти на 10 тыс. человек (табл. 2).

Согласно данным отчетов учреждений Службы крови ДЗМ показатель обнаружения маркеров парентеральных гепатитов В и С у доноров в 2013 г. составил 603 человека, затем резко снизился до 489 и в 2015 г. снова возрос до 669 человек (рис. 3). При этом в соотношении числа людей, ставших донорами, к случаям обнаружения маркеров гепатитов, наибольшее значение соответствует 2013 г., показатель обнаружения маркеров парентеральных гепатитов в 2013 г. наибольший — 0,83%. Однако, в целом, этот процент за 3 года относительно невелик и находится в интервале от 0,63 до 0,83% (табл. 3). Также обращает на себя внимание тот факт, что количество выявленных маркеров гепатита В заметно разнится с таковым по гепатиту С в сторону меньшего значения и составляет 25—28% от общего числа (табл. 4, рис. 4).




Обсуждение
Доноры являются случайной выборкой общего числа населения города. В связи с этим справедливо будет сопоставить долю обнаружения маркеров вирусных гепатитов В и С среди доноров Службы крови ДЗМ к доле обнаружения заболевших среди населения Москвы (табл. 6).

Из данных табл. 6 видно, что показатель обнаружения маркеров гепатитов В и С среди доноров превышает показатель выявления заболеваний гепатитами В и С среди населения Москвы в 5—8 раз.
Как известно, основными источниками распространения вируса гепатита В являются вирусоносители. Вероятность их обнаружения существенно меньше, нежели больных острой и хронической формой, в связи с полным отсутствием симптоматики и сохранением активного образа жизни. А поскольку доноры в связи с тщательным предварительным отбором состоят из клинически здоровых и активных людей, то вероятнее всего тех, у кого был обнаружен маркер вирусного гепатита В в Службе крови, можно отнести к категории вирусоносителей (табл. 7). Поскольку число доноров по годам составляло от 72 до 81 тыс. человек в год, мы сочли правильным экстраполировать эти данные на 100 тыс. населения.

При анализе данных, представленных Управлением Роспотребнадзора по Москве, обращает на себя внимание преобладание числа обнаруженных больных хроническими формами гепатитов В и С над острыми в зависимости от года в 15 и 18 раз от общего количества. Это говорит о том, что при острых формах гепатитов обращаемость граждан за медицинской помощью в связи с жалобами и при этом правильная своевременная диагностика лечащим врачом заболевания по причинам, указанным выше, происходят довольно редко.
В соотношении обнаруженных вирусных гепатитов В к гепатитам С острых и хронических форм преобладает число гепатитов С (в 2014 г. — 81%, в 2013 г. — 78%). Такая же картина наблюдается и в донорском контингенте (в 2014 г. — 72%, в 2013 г. — 75%). Однако если в общем числе заболевших учесть вирусоносителей гепатита В среди населения Москвы, можно заметить тенденцию к выравниванию значений (табл. 8).

Из этого следует, что число вирусоносителей настолько велико, что риск распространения гепатита В недооценен и требует в совокупности как иммунопрофилактических, так и диагностических мер предупреждения.
Учреждения Службы крови ДЗМ располагаются на территории города и рассредоточены таким образом, что охватывают весь возможный спектр населения города, а также жителей Подмосковья, являющихся донорами в Москве. Тщательный отбор доноров, осуществляемый до донации, способствует отсеву большинства возможных больных парентеральными гепатитами и вирусоносителей гепатита В. В последующем методы современной лабораторной диагностики позволяют отсеять оставшихся доноров, кровь которых может быть инфекционно небезопасна. При этом используются не только основные методы (ИФА, ИХЛА и NAT-тестирование) донорской крови, но и дополнительный, принятый только в нашей стране, скрининг уровня АЛТ.
За рубежом определение АЛТ упразднено, за что выступает и ряд специалистов в России, мотивируя отсутствием диагностической ценности в отношении гепатитов В и С. Однако, по данным исследований [12], повышенный уровень АЛТ может быть единственным обнаруженным маркером вирусных гепатитов и, как следствие, барьером для предотвращения переливания реципиенту инфицированной донорской крови. При этом, как видно из табл. 5, число доноров, предположительно зараженных вирусными гепатитами, не мало, а в расчете на численность населения города — значительно. Уровень АЛТ в крови также является показателем функционального состояния печени. Поскольку в печени синтезируется большинство факторов свертывания крови, доноры с нарушенной функцией печени не могут быть источником качественных компонентов крови.

Учитывая, что Служба крови работает со срезом населения, а абсолютное число доноров составляет не менее 70 тыс. человек ежегодно, получаемые данные могут быть достоверно экстраполированы на 100 тыс. населения. При таком подходе инфицированные гепатитами составляли 626 и 827 человек на 100 тыс. населения в 2014 и 2013 гг. соответственно, что в 5 и 7 раз больше показателей Управления Роспотребнадзора по Москве.
То же можно сказать и о количестве обнаруженных вирусоносителей гепатита В. Доноры, имеющие в своем состоянии клинические либо лабораторные отклонения от нормы, до донации не допускаются. В связи с этим можно также предполагать, что те доноры, у которых были обнаружены маркеры к данному виду гепатитов, являются вирусоносителями. Их число выше статистического по Москве в 5 раз и в 2014 и в 2013 гг.
Выводы
Уже на протяжении нескольких десятилетий мировое медицинское сообщество продолжает борьбу с вирусными гепатитами. Эти усилия дают положительные результаты, в том числе и в нашей стране. Благодаря программе по всеобщей иммунизации населения мы можем говорить о значительных успехах, отразившихся в цифрах статистики: за 7 лет (2006—2013) показатель заболеваемости острым гепатитом В снижен в 23,5 раза. Но в результате анализа данных отчетов Службы крови ДЗМ, мы можем утверждать, что проблема гепатитов В и С остается актуальной и требует прогрессивных мер: иммунологических, диагностических и лечебных. Все они могут быть реализованы только в совместной работе медицинских организаций различных областей направленности. Для этого необходима не только качественная работа специалистов, но и четко отлаженная связь между медицинскими учреждениями. Служба крови ДЗМ представляет собой уникальный источник достоверной информации о состоянии здоровья населения и при взаимодействии с другими организациями может стать научно-практической базой московского здравоохранения.
Конфликт интересов отсутствует.
Технология преобразования сетевых адресов (NAT)
Одной из проблем в развитии сетей является ограниченное количество существующих IPv4 адресов — их около 4,3 миллиарда. С повсеместным распространением интернета и взрывообразным ростом количества пользователей, стало очевидно, что этого недостаточно. Возникла потребность в инструменте, способном решить эту проблему (по крайней мере до момента, когда будут внедрены IPv6) — и одним из таких инструментов стала технология NAT (Network Address Translation).
Что такое NAT
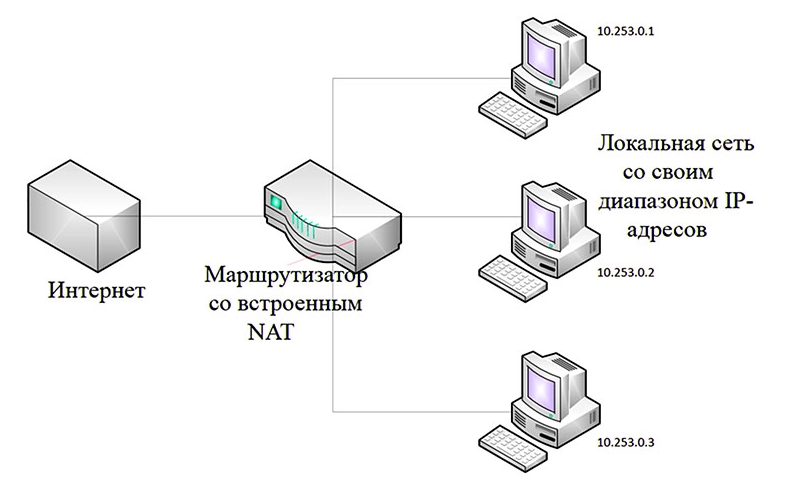
При проектировании сетей обычно применяются частные IP-адреса 10.0.0.0/8, 172.16.0.0/12 и 192.168.0.0/16. Их используют внутри сети площадки или организации для поддержания локального взаимодействия между устройствами, а не для маршрутизации во всемирной сети. Чтобы устройство с адресом IPv4 могло обратиться к другим устройствам или ресурсам через интернет, его частный адрес должен быть преобразован в публичный и общедоступный. Такое преобразование — это главное, что делает NAT, специальный механизм преобразования приватных адресов в общедоступные. Поддержка NAT в сочетании с приватными IPv4 адресами стала эффективным способом сохранения общедоступных адресов IPv4. Механизм дает возможность многочисленным устройствам, каждое из которых имеет собственный приватный адрес, использовать единый общедоступный адрес IPv4. Дополнительным плюсом NAT является повышение уровня безопасности и конфиденциальности сети, за счет того, что он скрывает приватные адреса IPv4. Маршрутизатор NAT можно настроить с одним или несколькими общедоступными IPv4-адресами, которые называют пулом NAT. При отправке трафика устройством из внутренней сети во внешнюю сеть, маршрутизатор преобразует его внутренний IPv4-адрес в один из адресов, входящих в состав пула. В результате действия такого механизма весь, исходящий из сети трафик внешние устройства «видят» с общедоступным адресом IPv4, который можно назвать NAT IP адресом. Действие маршрутизатора NAT осуществляется на границе тупиковой сети, получившей название Stub-сети. Она связана с соседней сетью одним соединением, имеет один вход и один выход. При установлении связи между устройствами внутри и снаружи Stub-сети пакет отправляется пограничному маршрутизатору, который исполняет процесс NAT. В результате этого процесса внутренний приватный адрес устройства преобразуется в публичный наружный адрес, поддающийся маршрутизации.
Терминология NAT
- Inside local address (внутренний локальный) — видимый во внутренней сети адрес источника, собственный локальный адрес устройства.
- Inside global address (внутренний глобальный) — видимый из внешней сети адрес источника. При передаче трафика, например, с локального компьютера на веб-сервер, его Inside local address преобразуется маршрутизатором во внутренний глобальный адрес.
- Outside local address (внешний локальный) — видимый из внешней сети адрес получателя. Присвоенный хосту глобально маршрутизируемый адрес IPv4.
- Outside global address (внешний глобальный) — видимый из внутренней сети адрес получателя. Часто совпадает с локальным внешним адресом.
Нужно учитывать, что терминология NAT всегда строится с позиции устройства с транслируемым адресом.
Типы NAT
Для понимания, что такое NAT в сети, необходимо разобраться с классификацией трансляции. В частности, по способу сопоставления адресов, бывают такие типы трансляции NAT:
- Static NAT — статическая адресная трансляция. Предусматривает сопоставление между глобальными и локальными адресами «один к одному».
- Dynamic NAT — динамическая адресная трансляция. Сопоставление адресов осуществляется по принципу «многие ко многим».
- Port Address Translation (NAT Overload) — трансляция с использованием портов. Предусматривается многоадресное сопоставление.
Рассмотрим подробнее, что такое каждый из этих типов NAT.
Статический NAT
Этот тип NAT использует принцип «один к одному» при сопоставлении локальных и глобальных адресов. Настройки сопоставлений, установленные сетевым администратором, остаются неизменными. При отправке сетевыми устройствами трафика в интернет выполняется преобразование их внутренних локальных адресов в настроенные администратором глобальные внутренние адреса. Для внешних сетей устройства, которые работают во внутренней сети со статическим NAT, имеют общедоступные адреса IPv4.
Static NAT Type — это то, что хорошо подходит для веб-серверов, а также для устройств, которым необходим доступный из интернета согласованный адрес. Реализация статистического NAT требует наличия числа общедоступных адресов, достаточного для удовлетворения общего числа одновременных пользовательских сеансов.
Пример статической NAT таблицы:
Static NAT Table
Inside Local Address
Inside Global Adress
Динамический NAT
Тип динамического NAT работает с пулом публичных адресов, которые назначаются на основе принципа «первым пришел, первым обслужен». При запросе внутренним устройством доступа к интернету динамическим NAT производится назначение из пула общедоступного адреса IPv4. Как и в случае со статическим, для динамического типа NAT необходимо достаточное число общедоступных адресов, чтобы удовлетворить совокупное число одновременных пользовательских сеансов.
Пример динамической NAT таблицы:
Dinamic NAT Table
Inside Local Address
Inside Global Adress
Port Address Translation (PAT)
Это наиболее распространенный тип NAT. При использовании Port Address Translation NAT подключение осуществляет трансляцию нескольких приватных адресов на один или несколько общедоступных. Этот принцип используется в большинстве маршрутизаторов, которые устанавливаются дома у частных абонентов. Адрес назначается провайдером маршрутизатором. При этом одновременный доступ к интернету могут получать несколько домашних пользователей.
Применение PAT позволяет сопоставлять несколько адресов с одним или несколькими. Это возможно благодаря отслеживанию каждого приватного адреса по номеру порта. После начала сеанса TCP/IP устройство генерирует номер порта источника TCP или UDP, что позволяет идентифицировать сеанс. При получении пакета от клиента NAT-маршрутизатором, он однозначно идентифицирует перевод NAT, используя номер собственного исходного порта. Схема PAT гарантирует использование разных портов TCP устройствами для каждого сеанса. При поступлении ответа от сервера при этом типе NAT номер порта источника уже используется как номер порта получателя. Это позволяет маршрутизатору однозначно правильно передавать пакеты.
Маршрутизатор выполняет обработку каждого пакета и определяет устройство, с которого он выслан, используя номер порта. Адресом источника (Source Address) в этой схеме будет локальный адрес устройства с добавлением номера порта, который был назначен TCP/IP. Адресом назначения (Destination Address) при использовании TAP будет внешний локальный адрес с добавлением номера служебного порта, например, порта службы 80: HTTP. При ответе веб-сервера производится обратная трансформация адресов.
Часто на маршрутизаторе порты клиента изменяются, поскольку ранее назначенные порты могут закрепляться за другими работающими сеансами. В процессе NAT сессии PAT стремится сохранить исходный порт источника. Если же этот порт уже занят, выполняется назначение первого из доступных номеров. Поиск свободного номера начинается с начала группы портов 0–511, 512–1023 или 1024–65535. В случае если свободных портов не остается и имеется больше одного внешнего адреса в пуле адресов, PAT переходит на новый адрес для поиска исходного порта источника.
Между традиционным NAT и PAT есть существенные отличия. NAT осуществляет перевод IPv4-адреса на основе принципа «один к одному» между приватными и общедоступными IPv4-адресами. С другой стороны, PAT трансформирует и адрес, и номер порта. Перенаправление входящих пакетов в NAT интернете выполняется на заданный хостом IP-адрес источника. В схеме PAT предусматривается только один или небольшое число публично открытых адресов IPv4, поэтому перенаправление входящих данных осуществляется на основе NAT таблицы маршрутизатора.
Преимущества и недостатки NAT
Понимая, как работает NAT, можно выделить комплекс серьезных преимуществ, которые предоставляет этот механизм при организации сетей. В том числе к основным плюсам относятся такие свойства Network Address Translation:
- Сохранение зарегистрированной схемы адресации благодаря разрешению на приватизацию внутренних сетей. При использовании PAT возможно использование для внешних соединений одного общедоступного адреса IPv4 внутренними хостами. Эта схема требует малого количества внешних адресов для поддержки значительного числа внутренних хостов.
- Повышение гибкости коммуникации с интернетом. Обеспечение надежных сетевых подключений достигается благодаря многочисленным пулам адресов, пулам балансировки нагрузки и резервному копированию.
- Поддержка согласованной работы внутренних схем сетевой адресации. Если сеть не использует NAT и приватные адреса IPv4, то для изменения общей схемы адресов приходится проводить переадресацию всего комплекса хостов. Это может значительно повышать стоимость переадресации. При использовании NAT обеспечивается возможность сохранения действующей частной схемы адресов, что позволяет намного легче вносить изменения в общедоступную схему адресации. На практике это означает, например, возможность смены провайдера компании без внесения изменений в собственные внутренние клиенты.
- Поддержание высокого уровня сетевой безопасности. При использовании NAT частные сети не транслируют свою внутреннюю топологию и адреса, что повышает их надежность. При этом нужно учитывать, что NAT не является заменой решений сетевой безопасности, например, брандмауэра.
Особенностью NAT является организация прямого взаимодействия хостов в интернете с устройством, поддерживающим Network Address Translation, а не с фактическим хостом в локальной сети.
Тут выявляются некоторые недостатки механизма, в том числе:
- Определенное снижение производительности сети из-за увеличения задержке переключения при трансформации в пакетах каждого IPv4-адреса. Снижение производительности может быть чувствительным для VoIP и других протоколов реального времени.
- Потеря сквозной адресации, необходимой для работы ряда приложений и протоколов. Если приложение использует не квалифицированное доменное имя, а физические адреса, то пакеты не попадают к получателям через NAT-маршрутизатор. В некоторых случаях проблема устраняется при помощи статических сопоставлений NAT.
- Потеря сквозной трассировки IPv4. Из-за множества изменений адресов пакетов осложняется трассировка, определение и устранение неполадок.
- Осложнение работы IPsec и других протоколов туннелирования в результате изменения значений в заголовках, что затрудняет проверки целостности.
- Возможность нарушения работы stateless протоколов или служб, которые требуют инициирования TCP-соединений из внешней сети, если NAT-маршрутизатор не настроен для их поддержки.
В то же время NAT остается эффективным и удобным механизмом, применяемым для организации работы сетей с использованием адресов IPv4.
Nat тестирование что это
Трансляция сетевых адресов (NAT) — это метод, при котором один или несколько локальных IP-адресов переводятся в один или несколько глобальных IP-адресов и наоборот, чтобы предоставить локальным узлам доступ в Интернет.
NAT работает за устройством маршрутизации или фаерволлом.
Одной из основных функций NAT в современном мире является продолжение использования глобального пространства IPv4 для предотвращения его исчерпания.
Как работает NAT?
Запросы NAT являются одной из самых сложных форм сетевых трансляций, обычно затрагивающих большие частные сети с диапазонами от 10.0.0.0 до 10.255.255.255, от 172.16.0.0 до 172.31.255.255 или от 192.168.0 0 до 192.168.255.255, от 100.64.0.0 до 100.127.255.255.
Представьте себе: ваш смартфон, подключенный к домашнему маршрутизатору, должен загрузить потоковое видео одной из ваших любимых передач. Этот запрос передается с телефона на маршрутизатор, а затем в Интернет. Но прежде чем отправить пакет в Интернет, маршрутизатор меняет исходящий пакет с частного на публичный IP-адрес. Это делается для того, чтобы принимающий сервер мог получить пакет и переслать информацию обратно на ваше устройство. Вот тут-то и приходит на помощь NAT: он следит за тем, чтобы информация возвращалась на ваше устройство как публичный, а не частный адрес.
Типы NAT
Статический NAT
Динамический NAT
PAT (Port Address Translation)
Применение NAT
Используя Carrier Grade NAT (NAT операторского класса), провайдеры могут предоставлять один IP-адрес нескольким абонентам, продлевая тем самым срок использования протокола IPv4 и создавая условия для легкого перехода на IPv6.
NAT также играет важную роль в укреплении безопасности, поскольку невозможно установить соединение извне с абонентом, находящимся за NAT.
Еще одним применением NAT является предотвращение перекрытия IP-адресов. Это происходит, когда разные узлы с одинаковыми IP-адресами пытаются получить доступ к одному и тому же узлу назначения.